9. Apr, 2022
Kazuistika
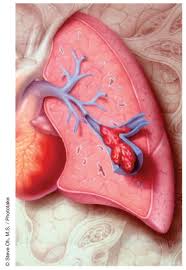
Jedná se o 61-letého pacienta, který dlouhodobě trpí chudokrevností (anémií) z důvodu nedostatku železa. Dlouhodobě je rovněž léčen pro arteriální hypertenzi. Jiné onemocnění zjištěno nebylo. Vakcinaci proti onemocnění COVID-19 neabsolvoval. Pacient prodělal 2x onemocnění COVID-19, nejdříve variantou delta a nyní v březnu variantou Omicron. Průběh onemocnění byl mírný, pacient se léčil v domácím prostředí v izolaci. Po ukončení izolace se vrátil do práce. Již první den pociťoval dechovou tíseň. Následující den se dušnost významně zhoršila, večer již nemohl vůbec dýchat, měl tíseň na prsou a začala ho bolest pravá horní končetina. Byla volána Zdravotnická záchranná služba. Při příjezdu konstatoval lékař těžkou hyposaturaci, významnou tachykardii, hypotenzi. Z důvodu podezření na akutní plicní embolii lékař aplikoval protisrážlivý lék Heparin a transportoval pacienta na odd.emergency příslušné nemocnice. Zde při přijetí dušnost a hyposaturace významně progredovala, spO2 bylo kolem 63-73% (norma > 93%), došlo k další progresi hypotenze, pacient byl šokovaný, hybnost pravé horní končetiny byla významně omezena. Provedeno tzv.bed-side echokardiografické vyšetření, které jasně prokázalo, že se jedná plicní embolii, rovněž provedená laboratorní vyšetření potvrzovala diagnózu. Vzhledem k závažnosti stavu - jednalo se o masivní plicní embolii - byla pacient bez provedení CT angiografie transportován na lůžko JIP. Zde ještě vyloučeno akutní krvácení do GIT a ihned zahájena tzv.systémová trombolýza. Během 2 hodin došlo k úpravě spO2, snížila se tepová frekvence a prakticky ustoupila dušnost. Pacient si nadále stěžoval na bolest pravé horní končetiny a nemožnost s ní hýbat. Vysloveno podezření na embolizaci do periferního tepenného systému a rovněž na podezření na neuzavřené foramen ovale. CT angiografie provedená následující den po přijetí prokázala velkou a hemodynamicky významnou plicní embolii, trombózu žilního systému na obou dolních končetinách i embolizaci a.axilaris vpravo. U pacienta byla provedena chirurgická embolektomie axilární tepny. Podrobné echokardiografické vyšetření rovněž potvrdilo diagnózu neuzavřeného foramen ovale. U pacienta bylo pokračováno v antikoagulační terapii a zahájena rehabilitace. Po 7 dnech byl pacient přeložen na lůžko na standardním oddělení. Přetrvává porušená hybnost pravé horní končetiny, subjektivně se cítí pacient dobře, je hemodynamicky stabilizovaný, bez hyposaturace. UZ vyšetření břicha neprokázalo žádnou expanzi.
Výše uvedená kazuistika je příkladem postcovidové komplikace u pacienta, který prodělal 2x onemocnění COVID-19, a to s lehkým průběhem, u neočkovaného pacienta.
Podrobnosti o mechanizmu vzniku této komplikace můžete najít např.v článku:
Coagulopathy and Fibrinolytic Pathophysiology in COVID-19
and SARS-CoV-2 Vaccination
Shinya Yamada and Hidesaku Asakura
Int. J. Mol. Sci. 2022, 23, 3338. https://doi.org/10.3390/ijms23063338